Wie funktioniert ein Defibrillator? – Was ein Herz zum Schlagen bringt
Eine Fernseh-Notaufnahme in einer typischen Krankenhausserie: Alarmbereitschaft – es herrscht hektisches Treiben. Von draussen ist das Martinshorn des vorfahrenden Rettungswagen zu hören. Die Tür fliegt auf, Sanitäter im Laufschritt schieben eine Rolltrage herein, darauf ein regloser, bereits verkabelter Mensch. Sofort schart sich eine Gruppe blau oder grün gekleideter Gestalten um ihn. Alles ist gleichzeitig zu tun: Beatmungsgerät anschliessen, Tropf erneuern, EKG überprüfen….
Plötzlich ertönt ein alarmierender Dauerpiepton, ein Monitor zeigt eine waagerechte Linie [ein verbreiteter Fehler in solchen Filmszenen… warum? Das erfahrt ihr in diesem Artikel!]: Herzversagen. „Reanimation!“, brüllt der leitende Arzt über das Treiben seiner Helfer und greift nach zwei handtellergrossen, mit einem Gerät verkabelten Platten. In einer fachlich gut beratenen Produktion macht sich einer seiner Helfer inzwischen an eine Herzmassage.
„Defibrillator aufladen – 200 Joule!“, fordert der Arzt mit den Platten an den Händen, und ein schrilles, ansteigendes Pfeifen zeigt an, dass das Gerät in Bereitschaft geht. Schon sind die Platten an die nackte Brust des leblosen Patienten gedrückt. „Achtung, zurück!“ Alle anderen Helfer lösen sich von der Rolltrage. Im nächsten Augenblick endet das Pfeifen des Geräts in einem heftigen Schnappen. Der Oberkörper des Patienten bäumt sich auf, springt regelrecht von der Liege. Danach fällt er zurück, so leblos wie zuvor.
„Noch einmal – 250 Joule!“, befielt der Arzt, und das Geschehen wiederholt sich. Einmal, zweimal,… Ist dem Patienten ein Happy End beschieden, stellt sich auf dem Monitor schliesslich eine gleichmässige EKG-Kurve samt rhythmischem Piepsen ein – das Herz schlägt wieder. Bei einem weniger guten Ende bleibt die Linie waagerecht und die Szene endet mit dem traurigen Dauerpiepton, der einen vollkommenen Herzstillstand anzeigt. Der Patient ist tot.
Herzversagen, ein Defibrillator und unser Alltag – wie passt das zusammen?
Schon längst gibt es Defibrillatoren – Elektroschock-Geräte zur Wiederbelebung – nicht mehr nur in Krankenhausserien und dem Arbeitsalltag von Notärzten und Sanitätern. Gefühlt an jedem öffentlichen Ort hier im Dorf hängt ein grüner Kasten mit den drei Buchstaben „AED“. Darin: Ein Defibrillator zur Benutzung durch Laien.
Und das hat seinen guten Grund: Allein in der Schweiz sterben jährlich 10’000 Menschen an plötzlichem Herzversagen. Das sind durchschnittlich 27 pro Tag! Damit gehört ein plötzlicher Herztod in Industrieländern zu den häufigsten Todesursachen – und zwar noch vor Schlaganfall und Krebs.
Um auf die Geräte aufmerksam zu machen, die solche Leben retten können – die sind nämlich wirklich einfach zu bedienen – hat Victoria von „Kuchenerbse“ eine spannende Blogparade ins Leben gerufen. Im Zuge derer zeige ich euch, was ein Defibrillator eigentlich tut, und warum es so wichtig und richtig ist, die Laiengeräte bei einem Notfall auch einzusetzen.
Was ein Defibrillator, kurz „Defi“, tut? Er versetzt unserem Herzen buchstäblich einen Tritt in den…nein, nicht den Gesässmuskel, sondern den Herzmuskel, damit der wieder richtig schlägt. Um zu verstehen, wie der Defibrillator das anstellt, müssen wir verstehen, wie unser Herz funktioniert.
Wie funktioniert unser Herz?
Das Herz ist eine Pumpe, bestehend aus einem Muskel mit mehreren Hohlräumen – zwei Vorhöfen und zwei Herzkammern, der sich rhythmisch zusammenzieht und so das Blut in die Blutgefässe pumpt.
Was treibt das Herz zum Schlagen an?
Der Herzmuskel hat seinen eigenen, vom restlichen Körper unabhängigen elektrischen Antrieb. Einige wenige Zellen im oberen Bereich des Herzens erzeugen Elektrizität, die das ganze Organ zum Schlagen anregt.
Wie wird im Herzen Strom erzeugt?
Körperzellen können wie kleine Batterien funktionieren: Ihre Aussenhülle ist nämlich – je nach ihrer Ausstattung mit Proteinen – nur für bestimmte Ionen (elektrisch geladene Teilchen) durchlässig. Einige Proteine bilden für bestimmte Ionensorten kleine Tunnel durch die Zellwand, andere sind richtige kleine Pumpen, die „ihre“ Ionen nur in eine Richtung befördern. So können sich in der Zelle andere Ladungen ansammeln als draussen.
In den sogenannten Schrittmacher-Zellen des Herzens (die bilden den sogenannten Sinusknoten) sind im Ruhezustand in der Zelle mehr negative Ladungen als positive, während mehr positive Ladungen (vor allem Calcium-, Ca2+-Ionen) draussen sind. Würde man jetzt ein Voltmeter mit einem Kontakt in der Zelle und einem Kontakt draussen anlegen, könnte man eine Spannung (Potentialdifferenz) messen. Das ist grundsätzlich an vielen Zellen möglich.
Strompulse durch veränderliche Spannung
Das Besondere an den Schrittmacherzellen ist, dass ihre Aussenhülle für positive Ionen leicht durchlässig ist. Dafür sorgen besondere Protein-Tunnel durch die Zell-Aussenwand (die Mediziner haben Humor, denn sie nennen diese speziellen Tunnel „funny channels“, also „lustige Kanäle“).
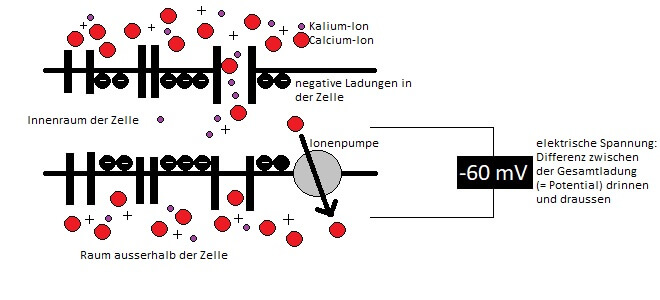
Ein Schema für eine Schrittmacherzelle: rechts oben ein offener „funny channel“, durch den Calcium- (rot) und Kalium-(violett) Ionen in die Zelle gelangen.
So strömen verschiedene postive Ionen mit der Zeit nach innen (Triebkraft dafür ist Osmose, die ich anlässlich der Ei-Experimente hier näher erkläre). Damit wird das Innere der Zelle immer weniger negativ. Wird dabei ein bestimmter Wert (das „Schwellenpotential“) unterschritten, wertet die Zelle dies als Signal, all ihre Eingänge für Ca2+-Ionen zu öffnen.
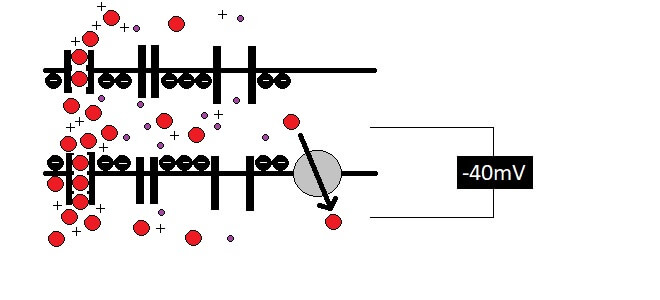
Sinkt die Spannung zwischen innen und aussen auf -40 Millivolt, öffnen sich Tunnel für Calcium-Ionen, die so in die Zelle strömen können. Die Spannung sinkt damit sehr schnell weiter.
Nun stürmen die Ca2+-Ionen die Zellen wie Kunden einen Apple-Store beim Erscheinen eines neuen Iphones. So wird die elektrische Ladung drinnen sogar positiv. Das wiederum siganlisiert der Zelle:“Wir sind überfüllt!“ Es öffnen sich „Notausgänge“ für Kalium(K+)-Ionen, die daraufhin eiligst nach draussen strömen, sodass das Potential rasch wieder in negative Bereiche absinkt.
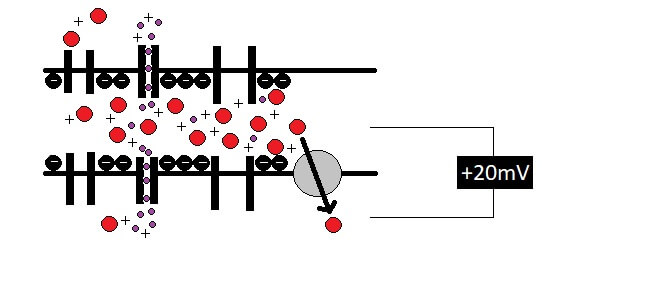
Durch den Einstrom der vielen positiven Ladungen wird die Spannung positiv. Jetzt öffnen sich Tunnel für Kalium-Ionen (die „Notausgänge“), sodass die K+-Ionen nach draussen können. Die Spannung wird dadurch wieder negativ.
Währenddessen (und eigentlich ständig) arbeiten winzige Pumpenproteine in der Zellhülle daran, die Ca2+-Ionen unter Verbrauch chemischer Energie langsam wieder nach draussen zu befördern. Die Durchlässigkeit der Zellhülle für positive Ionen führt jedoch dazu, dass dies eine rechte Sisyphus-Arbeit ist. Denn die Ionen strömen schneller wieder rein, als sie rausgepumpt werden können. So „entlädt“ sich die Zelle bald von neuem und muss wiederum die K+-Notausgänge öffnen, um ihr Ausgangspotential wieder herzustellen.
Das alles geschieht normalerweise 60 bis 100 mal in der Minute.
Wie können solche Signale durch den Herzmuskel fliessen?
Alle Zellen im Herzmuskel sind durch allgemein ionendurchlässige Kanäle miteinander verbunden. Wenn positive Ionen die Schrittmacherzellen stürmen, drängen sie auch durch diese Kanäle in benachbarte Zellen und „entladen“ diese ebenfalls, sodass sie wiederum ihre Nachbarn mit entladen, auch wenn die keine „funny channels“ besitzen.
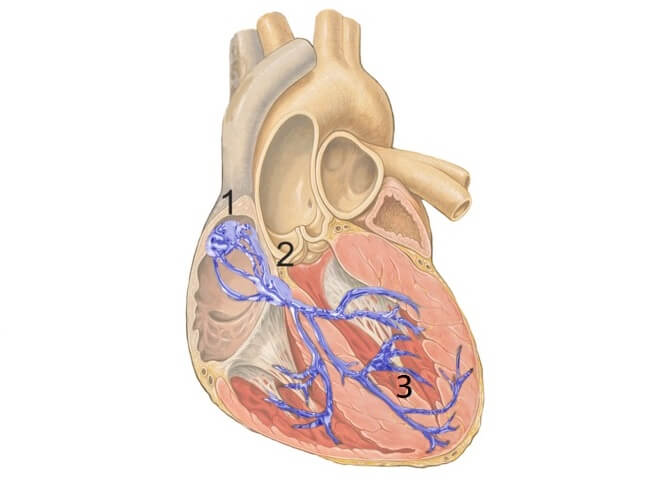
Die „Nerven“, durch welche sich die elektrischen Impulse durch das Herz ausbreiten, sind violett eingezeichnet: Der Sinusknoten liegt links oben (1). Von dort breiten sich die Signale über die Vorhöfe aus (einer davon ist links angeschnitten) und münden in den AV-Knoten (2). Weiter werden sie über das His-Bündel zu den Verzweigungen der Purkinje-Fasern (3) in das Muskelgewebe um die Herzkammern weitergeleitet. (von J. Heuser [CC BY 2.5 ], via Wikimedia Commons)
Indessen erreicht die Ausbreitung der Entladung die nächsten Nachbarn der Vorhof-Muskelzellen – eine besondere Art Nervenzellen, die vom AV-Knoten ausgehen, sich zum His-Bündel und weiter zu den Purkinje-Fasern verzweigen. Diese feinen „Nervenenden“ münden schliesslich in die unteren Enden der Herzkammern (also an der Herzspitze!), von wo die sich ausbreitende Entladung ihren Weg durch die Herzkammer-Muskelzellen nimmt (und zwar von der Herzspitze zurück in Richtung der Vorhöfe!). Die so in die Muskelzellen einströmenden Calcium-Ionen bewirken wiederum, dass die Muskelzellen sich zusammenziehen. So wird das Blut aus den Herzkammern in den kleinen und grossen Kreislauf hinausgedrückt.
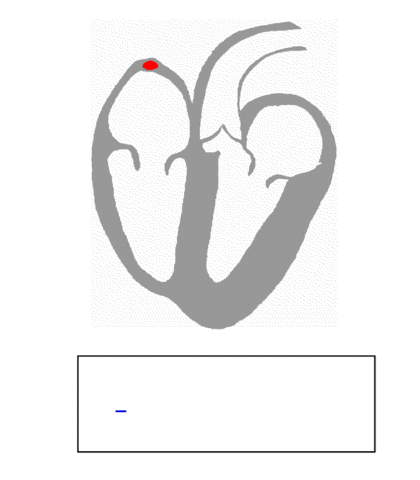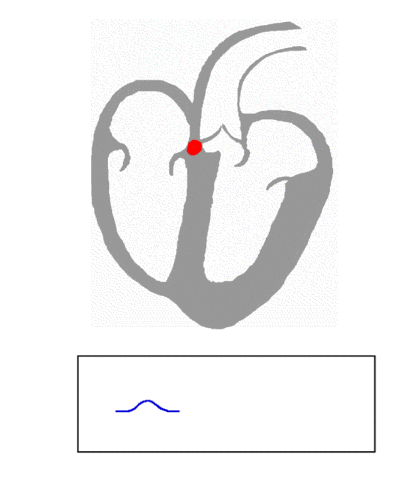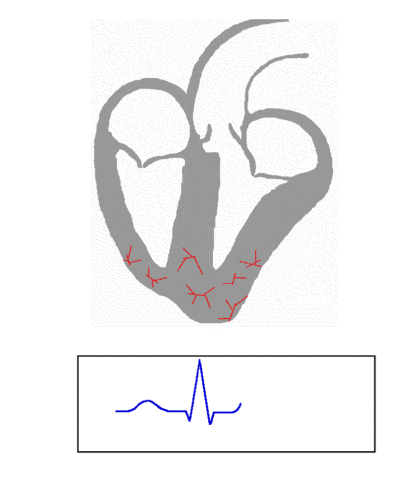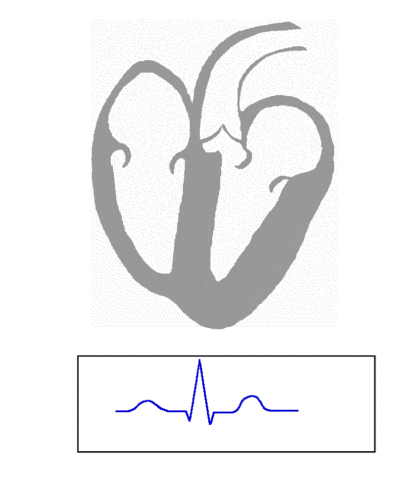
Der Weg der sich ausbreitenden Entladungen (rot) durch den schlagenden Herzmuskel: Die Wellen und Zacken im EKG stehen für Änderungen der Spannung an den Zellen. Der erste Hügel zeigt die Ausbreitung der Entladung über die Vorhöfe an, die grosse Zacke die Ausbreitung in die Herzkammern. Der zweite Hügel dahinter entsteht durch die Rückkehr der Herzkammerzellen zur ursprünglichen Spannung. (By Kalumet [GFDL or CC-BY-SA-3.0], from Wikimedia Commons)
Warum es keinen Signal-Salat gibt
Dabei sind die Herzmuskelzellen so eingerichtet, dass es nach der Entladung ein Weilchen (etwa 2-3 Zehntelsekunden) dauert, bis die Notausgänge sich öffnen und das Potential im Inneren wieder negativ wird. In diesem Zeitraum kann sich keine weitere Entladung durch die Zellen ausbreiten (denn die sind ja schon entladen). So wird verhindert, dass ein Impuls vom Sinusknoten anfängt, innerhalb des Herzmuskels im Kreis zu laufen. Stattdessen verläuft das Signal im Sande, sobald es keine Nachbarzellen mehr gibt, die noch nicht entladen sind.
Was passiert, wenn die Sinuszellen kaputt gehen?
So ein lebenswichtiges Organ wie das Herz ist natürlich mit Notfallsystemen ausgestattet. So können auch die Zellen des AV-Knotens als Schrittmacher wirken – allerdings langsamer (40 bis 55 mal pro Minute), sodass normalerweise stets ein Impuls vom Sinusknoten ankommt, bevor der AV-Knoten selbst einen erzeugen kann. Wenn der Sinusknoten aber ausfällt, treibt der AV-Rhythmus zumindest die Herzkammern zum langsamen Weiterarbeiten an. Damit stirbt der Körper nicht sofort, wenn es im Sinusknoten hakt. So erhalten Ärzte die Gelegenheit, dem Patienten einen Herzschrittmacher – ein technisches Gerät, das die Arbeit des Sinusknotens übernimmt und rhythmisch elektrische Entladungen anstösst – einzupflanzen.
Übrigens: Wenn neben dem Sinusknoten auch der AV-Knoten streikt, können die Herzkammern sogar ein wenig von alleine pumpen – allerdings nur 25 bis 40 mal pro Minute, was zur Versorgung des Körpers mit Sauerstoff nicht wirklich ausreicht. Deshalb kann der Notarzt seinen Defibrillator zu einem „äusseren“ Schrittmacher umfunktionieren und durch die Hand-Elektroden, die sonst zur Verabreichung des grossen Elektroschocks dienen, kleinere Strompulse schicken (in so einem Zustand ist der Patient naturgemäss bewusstlos und wird im Folgenden narkotisiert, sodass er von den Stromschlägen nichts mitbekommt). Die halten das Herz des Patienten auf Trab, bis er in der Klinik ankommt und einen richtigen Herzschrittmacher bekommen kann.
Und wann braucht man einen Defibrillator?
Wenn nun innerhalb des Herzgewebes, zum Beispiel in einer Purkinje-Faser, etwas kaputt ist, kann es passieren, dass sich die Zellen an der kaputten Stelle nicht entladen können. Wenn dann ein Impuls vom Sinusknoten eintrifft, versandet er an dieser Stelle. Das führt jedoch dazu, dass die Zellen gleich hinter der kaputten Stelle in Entladungsbereitschaft bleiben. So kann sich der Impuls, nachdem er über eine andere Purkinje-Faser in den Herzmuskel gelangt ist, auch rückwärts durch die beschädigte Faser bis zum Hindernis ausbreiten.
Wenn er dort versandet, ist das nicht weiter schlimm. Wenn der rückwärts gerichtete Impuls allerdings weitere entladungsfähige Zellen findet, kann er sich einen Weg um das Hindernis herum suchen und die inzwischen in die Bereitschaft zurückgekehrten Zellen erneut entladen. Der Impuls läuft dann im Kreis!
Vom Flattern und Flimmern
Und diese Kreisläufe können ziemlich schnell vonstatten gehen. Schon bei einer grosszügigen Entladungspause von 3 Zehntelsekunden wären rein rechnerisch über 180 Umläufe in der Minute möglich: Extremes Herzrasen! Im schlimmsten Fall wächst sich das Ganze zu einem regelrechten Kurzschluss. Die Pulse laufen dann so schnell, dass das Herz nur noch wie rasend zuckt und nicht mehr richtig pumpen kann.
Bei 200 bis 350 Umläufen in der Minute durch die Herzkammern sprechen Ärzte von „Kammerflattern“. Das kann mit einem noch tastbaren aber entsprechend rasenden Puls einher gehen, wenngleich der Patient bewusstlos ist. Dann kann der Notarzt versuchen, den Kurzschluss mit einem Medikament, das die Zellen zeitweise für Ionen undurchlässig(er) macht, zu unterbrechen.
Bei etwa 300 bis 800 Umläufen in der Minute sprechen Ärzte von Kammerflimmern. Eigentlich handelt es sich dabei dann weniger um geordnete Umläufe als um ein wildes Entladungs-Chaos kurzgeschlossener Zellen. In diesem Zustand hat ein Patient keinen Puls mehr – das Herz kann gar nicht mehr pumpen.
Woher kennt man dann die mögliche Anzahl Umläufe bzw. Zuckungen?
Auf dem EKG (Elektrokardiogramm), das den Weg der elektrischen Entladungen durch das Herz aufzeichnet, kann man Kammerflimmern sehen: Es zeigen sich 300 bis 800 kleine Zacken pro Minute auf dem Monitor. Spätestens jetzt kann ein Defibrillator Leben retten.
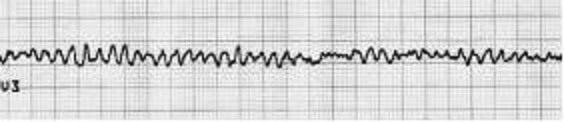
Kammerflimmern auf dem EKG
Ich kann mich jedoch nicht erinnern, solch eine Zackenreihe je in einem Film oder einer Krankenhausserie gesehen zu haben. Dabei ist genau dieses Flimmern – und nicht ein stehendes Herz (die waagerechte Linie) – der eigentliche Anlass für den Einsatz des Defibrillators. Trotzdem erfreut sich das Defibrillieren in Filmszenen grosser Beliebtheit. Gibt ja schliesslich eine Menge Dramatik her.
Was macht ein Defibrillator?
Weil der Strom im Herzen in Form sich ausbreitender Entladungen von Zellen fliesst, kann man einen Kurzschluss recht einfach unterbrechen: Man sorgt dafür, dass sich alle Zellen auf einen Schlag entladen. Dann muss der kreisende Impuls zwangsläufig versanden. Und um alle Zellen gleichzeitig zu entladen, braucht man einen mächtigen Strompuls als Anstoss. Den liefert der Defibrillator.
Der stärkste aller Schrittmacher
Das Gerät enthält einen Kondensator – ein elektrisches Bauteil, das sich wie eine Mega-Schrittmacherzelle „aufladen“ kann, indem es positive und negative Ladungen voneinander getrennt speichert. Auf Knopfdruck kann der Kondensator entladen und dieser „Puls“ auf die Reise geschickt werden: Durch die Kabel vom Gerät zu den Paddles – den flachen Elektroden – in der Hand des Notarztes oder den Klebe-Elektroden eines automatischen Defibrillators und über deren grosse Oberfläche in den Brustkorb des Patienten.
Dort entlädt der Puls bestenfalls alle Zellen zwischen den Elektroden – alle Herzzellen eingeschlossen – gleichzeitig. Die Brustmuskeln werten die Entladung als Befehl, sich zusammen zu ziehen. Deshalb bäumt sich der Körper des Patienten in der Krankenhausserie beim Defibrillieren so von der Liege auf. Auch die Herzmuskelzellen ziehen sich zusammen und bleiben allesamt für wenige Zehntelsekunden entladen, bevor sie alle zusammen zur „Bereitschaft“ zurückkehren.
Wenn dann die nächste „normale“ Entladung vom Sinusknoten her kommt, kann sie sich ordnungsgemäss ausbreiten, und das Herz schlägt bestenfalls normal weiter. Zumindest vorerst – denn der Schaden an der Leitung im Herzen, der zum Kurzschluss geführt hat, wird durch den Stromschlag oft nicht behoben. Dafür haben die Ärzte nun Zeit, diesen Schaden auszumachen und zu beheben (indem sie zum Beispiel einen Herzinfarkt behandeln).
Warum müssen beim Defibrillieren alle anderen zurücktreten?
Der menschliche Körper, ganz besonders die Hautoberfläche, ist im Ganzen elektrisch leitfähig. So kann der heftige Stromschlag, der sich vom Defibrillator in die Brust des Patienten fährt, auch auf Menschen ausbreiten, die den Patientenkörper berühren. Deshalb warnt der Notarzt vor dem Auslösen des Stromschlags seine Mitarbeiter, und alle treten kurz zurück, damit niemand ungewollt getroffen wird.
Das tut nämlich nicht nur weh, sondern ein unkontrollierter Strompuls von aussen kann auch zum Kurzschluss im Herzen führen (genau deshalb ist es so gefährlich, in Steckdosen oder an Leitungen unter Strom herumzufummeln!). Und der Notarzt will ja nicht als nächstes einen seiner Kollegen defibrillieren müssen…
Wie können Laien mit einem so gefährlichen Gerät umgehen?
An vielen öffentlichen Orten, Bahnhöfen, Schulen, Sportplätzen,… findet man heutzutage tragbare Defibrillatoren, die von Laien eingesetzt werden sollen, wenn plötzlich jemand „wie tot“ zusammenbricht. Doch ist das nicht gefährlich? Kann man damit nicht furchtbar viel falsch machen?
Nein: Diese Laien-Defibrillatoren (AED) sind so aufgebaut, dass sie so gut wie automatisch funktionieren! Eine Bedienungsanleitung mit Bildern (ähnlich der Karte mit den Sicherheitshinweisen im Flugzeug) zeigt, wie man die Elektroden auf den nackten Brustkorb des Patienten klebt. Sobald die Elektroden an das Gerät angeschlossen sind, „liest“ der AED zunächst das EKG des Patienten. So kann er selbst erkennen, ob ein normaler, langsamer, schneller Herzschlag oder die vielen kleinen Zacken eines Kammerflimmerns auftreten.
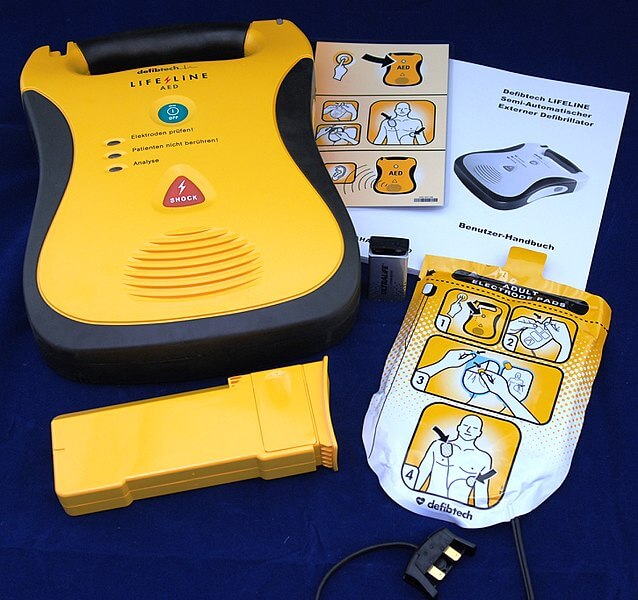
Ein halbautomatischer Laien-Defibrillator mit rotem Knopf, Anleitungskarte, Klebeelektroden und Handbuch (By GO (MedPlus Medizintechnik GmbH) [CC BY 4.0 ], via Wikimedia Commons)
In der Regel kann der Helfer die Entladung auslösen, indem er einen grossen roten Knopf drückt. So kann ein Mensch seine Mithelfer warnen: „Achtung, Abstand halten!“, sodass alle Helfer zurückweichen können, bevor der Stromstoss kommt.
Seltener funktionieren die Geräte vollautomatisch und lösen den Stromstoss von selbst aus. Das ist jedoch für die Helfer weniger sicher (wenn jemand die Warnung des Geräts überhört, bekommt er zwangsläufig einen Schlag ab), sodass bevorzugt halbautomatische Geräte mit dem roten Knopf zum Einsatz kommen.
Nach dem Stromstoss verfolgt das Gerät weiter das EKG des Patienten, sodass es bei Bedarf weitere Defibrillations-Versuche machen kann.
Was können wir tun, wenn jemand in unserer Umgebung „umkippt“?
Wenn jemand in eurer Umgebung unvermittelt zusammenbricht, können ganz einfache Massnahmen Leben retten:
- Sollte jemand in einer gefährlichen Situation „umgekippt“ sein, bringt ihn oder sie zunächst rasch in Sicherheit oder lasst jemanden die Umgebung sichern (auch um euch selbst als Helfer nicht zu gefährden!).
- Wählt die Notrufnummer (oder lasst das jemanden tun: in der Schweiz und Österreich 144, in Deutschland 112). Die Notrufzentrale wird sofort eine/n Ambulanz/Krankenwagen und allenfalls einen Notarzt losschicken. Zudem kann der Mitarbeiter am Telefon euch direkt bei den nächsten Schritten anleiten:
- Macht einen kurzen „BAP“- (Bewusstsein-Atmung-Puls-)Check: Sprecht den Patienten eindringlich an („Können Sie mich hören?“ etc.). Wenn er nicht reagiert – also bewusstlos ist – prüft seine Atmung (hebt und senkt sich der Brustkorb?) und seinen Puls (am besten an der Halsschlagader oder ggfs. in der Leistengegend – und nicht mit dem Daumen!).
- Findet ihr keinen regelmässigen Puls, schickt jemanden, den nächsten Defibrillator zu holen (oder holt ihn selbst, wenn er in unmittelbarer Nähe ist). Beginnt dann sofort mit einer Herz-Lungen-Wiederbelebung:
- Legt den Bewusstlosen auf den Rücken. Macht das Brustbein des Patienten frei (von Knöpfen und anderen Störenfrieden) und platziert eure Handballen etwa drei Finger breit oberhalb der Magengrube – einen über den anderen. So könnt ihr das Brustbein kurz und kräftig nach unten drücken (keine Scheu vor möglichen Rippenbrüchen – die sind im Vergleich zum Tod durch Herzversagen das kleinere Übel!). Drückt in rhythmischen Abständen – etwa 100 bis 120 mal pro Minute. Am besten reanimiert man zu zweit: einer drückt und einer beatmet! Als passender Rhythmus für eine solche Herzmassage bei Erwachsenen* gilt der Beat des BeeGees-Songs „Stayin‘ alive“ (wie passend) oder neuerdings auch von „Macarena“. Wenn euch ein Mitarbeiter der Notrufzentrale am Telefon anleitet, kann er euch den Rhythmus auch vorgeben.
- Mund-zu-Nase-Beatmung: Legt den Kopf des Bewusstlosen leicht in den Nacken. Schaut nach, ob die Atemwege frei sind (wenn nicht, macht sie frei). Haltet dann mit einer Hand den Mund zu, indem ihr den Unterkiefer gegen den Oberkiefer schiebt und legt eure geöffneten Lippen über die Nasenlöcher des Bewusstlosen. Dann atmet einfach aus (unsere Ausatemluft enthält noch reichlich Sauerstoff). Der Brustkorb des Bewusstlosen sollte sich leicht heben. Nehmt die Lippen von der Nase und atmet vor der nächsten Atemspende normal ein.
- Wenn ihr den AED zur Hand und einsatzbereit habt, macht eine möglichst kurze Pause beim Drücken und klebt die Elektroden auf die nackte Haut des Bewusstlosen. Macht dann mit Herzmassage und Beatmung weiter, bis euch das Gerät andere Anweisungen gibt (z.B. zur Auslösung des Stromstosses).
- So lange das Gerät keine Entwarnung gibt (weil es einen „normalen“ Puls registriert), macht auch nach dem Stromstoss mit der Wiederbelebung weiter – bis die Sanitäter oder/und der Notarzt eintreffen und übernehmen!
Eine Herz-Lungen-Wiederbelebung ist mächtig anstrengend und es gibt vieles gleichzeitig zu tun. Fordert daher andere Personen in der Umgebung auf, euch zu helfen und löst euch beim Drücken ab, bis der Arzt kommt (wörtlich gemeint!).
*Kinder haben eine höhere Herzfrequenz: Je kleiner das Kind ist, desto weniger stark (für die Herz-Lungen-Wiederbelebung bei einem Säugling reichen allenfalls zwei Daumen kräftiger Hände aus), aber desto schneller müsst ihr drücken, um den Kreislauf in Gang zu halten. Laien-Defibrillatoren sind grundsätzlich auf Erwachsene ausgelegt. Beachtet allfällige Altersangaben auf dem Gerät! Vielen AEDs liegen aber spezielle Elektroden für Kinder bei. Solch ein Gerät erkennt diese automatisch, wenn sie angeschlossen werden, und schaltet auf einen Kinder-Modus um.
Bei solchen Notfällen gilt zudem immer: Lieber einmal zuviel den Notruf wählen bzw. den AED holen als einmal zu wenig. Scheut euch also nicht, den Laien-Defibrillator zu benutzen – falsch machen kann man damit nichts! – und die Profis zur Hilfe zu rufen.
Wie könnt ihr einen AED-Defibrillator finden?
Hier in der Schweiz sind die Standorte von Laien-Defibrillatoren deutlich durch grüne Tafeln mit „AED“ in weissen Buchstaben gekennzeichnet. Die sind kaum zu übersehen.

Ein Laien-Defibrillator mit typischer Hinweistafel am Flughafen von Amsterdam.(By Steven Fruitsmaak [GFDL, CC-BY-SA-3.0 or CC BY-SA 2.5 ], from Wikimedia Commons)
Hier helfen die Website und App von CISALI („Citizens save lives“): Hier sind viele Defibrillatoren rund um den Globus auf einer Google-Map verzeichnet. So könnt ihr auf einen Blick sehen, wo ihr den nächsten findet. Aber woher nehmen die die Daten?
Ganz einfach: Von euch! Jeder, der unterwegs in seiner Umgebung einen Defibrillator findet, gleich von welchem Hersteller oder von wem dort platziert, kann den Standort des Geräts auf der Website oder über die Map melden!
Ich habe heute morgen einen AED im hiesigen Einkaufszentrum entdeckt, der auf der CISALI-Karte noch fehlt. Den habe ich vorhin gleich angemeldet – das geht ganz einfach ohne Registrierung oder dergleichen. Vielleicht kann damit irgendwann einmal ein Leben mehr gerettet werden. Viva la Reanimation!
Und was ist mit euch? Habt ihr schon einmal jemanden wiederbeleben müssen? Oder wurdet gar selbst reanimiert? Wisst ihr, wo in eurer Umgebung es einen AED gibt? Und würdet ihr ihn im Notfall auch benutzen?












Super erklärt.
Leider fallen mir in meiner direkten Umgebung noch gar keine Defis auf. Entweder, weil ich das noch nicht auf dem Schirm hatte oder weil es (leider) noch gar keine gibt. Ich werde mich da mal umsehen und erkundigen.
LG Liane
Hallo,
erkennt der DEFI den normalen Herzschlag und sagt er mir dann, dass ich nicht mehr weiter drücken soll/darf ?
würde doch bei schlagendem Herzen und weiterer Herzmassage bestimmt was falsch machen ? oder ???
Hallo Rosi
der AED erkennt, ob ein Rhythmus vorliegt, den er defibrillieren kann. Falls ja, defibrilliert er. Falls nicht, fordert er dich auf, weiter Herzdruckmassage durchzuführen. Er kann nur aufgrund des EKG nicht erkennen, ob das Herz tatsächlich arbeitet. Das EKG-Bild kann normal aussehen, und das Herz pumpt unter Umständen trotzdem nicht. Wenn der Mensch leblos ist, ist die Herzdruckmassage das richtige, und das erkennst du. Der AED wird dir nie sagen, dass du die Herzdruckmassage beenden sollst. Wenn Du einen Grund hast, um mir der Herzdruckmassage zu beginnen, fährst Du einfach damit fort, bis zB der Rettungsdienst das Kommando übernimmt. Du machst so nichts falsch und schadest dem Patienten nicht; Du bist nämlich seine einzige Chance